 |
| Suýt tử vong vì tự ý dùng thuốc. |
Suýt tử vong vì tự ý dùng thuốc
Bác sỹ (BS) chuyên khoa II Đỗ Thị Phương Mai, Trưởng khoa Nội C, Bệnh viện GTVT T.Ư kể, cách đây không lâu, bệnh viện tiếp nhận bệnh nhân Nguyễn Văn An (50 tuổi, Hà Nội) trong tình trạng sốt cao, tiêu chảy, sốc nhiễm khuẩn huyết, không đo được huyết áp và có dấu hiệu suy thận. Người nhà bệnh nhân cho biết, trước đó, bệnh nhân đã tự ý dùng thuốc cầm tiêu chảy Loperamid.
BS Mai cho hay, chính việc bệnh nhân tự ý dùng thuốc cầm tiêu chảy đã khiến vi khuẩn không thoát ra ngoài và tích tụ lại dẫn tới nhiễm khuẩn huyết qua đường tiêu hóa.
“Việc nhiễm khuẩn huyết diễn ra khá nhanh, với trường hợp bệnh nhân An, chỉ sau một ngày tự ý dùng thuốc, bệnh nhân có biểu hiện bụng chướng, vi khuẩn đã xâm nhập vào máu và gây sốc nhiễm khuẩn huyết. Nếu không kịp thời can thiệp thì nguy cơ tử vong là hiện hữu”, bác sĩ Mai cho hay.
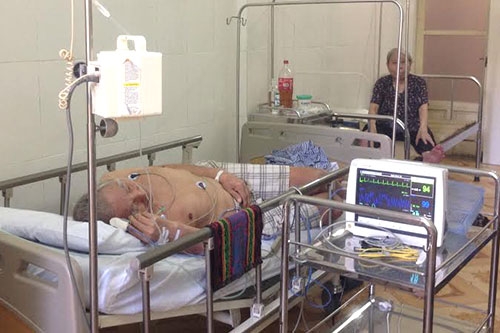
Còn tại Khoa Nhi, Bệnh viện Bạch Mai (Hà Nội) cũng đã tiếp nhận trường hợp bệnh nhân Nguyễn Văn Linh (12 tuổi, Phúc Thọ, Hà Nội) trong tình trạng nghi nhiễm khuẩn huyết tụ cầu vàng, sốt cao liên tục, khó thở, huyết áp tụt, có biểu hiện sốc nhiễm khuẩn. Trước khi nhập viện, bố mẹ Linh đã cho con sử dụng thuốc kháng sinh.
Các bác sĩ khoa Nhi, Bệnh viện Bạch Mai đã không đợi kết quả cấy máu, bởi bệnh nhân đã có biểu hiện sốc nhiễm khuẩn, tràn khí màng phổi, suy hô hấp, phải thở máy...
Do lo ngại trẻ chậm giờ nào nguy hiểm giờ ấy, nên các bác sỹ bằng kinh nghiệm dùng thuốc đã quyết định chọn kháng sinh chữa tụ cầu thế hệ 2 để điều trị cho Linh. Tuy nhiên, ba ngày sau, Linh vẫn sốt cao, buộc các bác sĩ phải đổi kháng sinh thế hệ 3, loại thuốc cuối cùng dùng điều trị tụ cầu vàng. Điều may mắn, tình trạng bệnh nhân đáp ứng điều trị được loại kháng sinh này.
Theo BS Nguyễn Tiến Dũng, Khoa Nhi, Bệnh viện Bạch Mai, nguyên nhân phải dùng đến kháng sinh thế hệ 3 chữa cho trường hợp này vì cơ thể trẻ đã kháng thuốc do cha mẹ tự ý sử dụng kháng sinh từ trước.
“Chữa vi khuẩn tụ cầu hiện chỉ có ba nhóm kháng sinh để chữa trị. Nếu đến nhóm thứ ba cũng bị kháng thuốc thì điều trị bệnh nhân sẽ rất gian nan, tốn kém, thậm chí người bệnh không thể qua khỏi vì không đáp ứng điều trị”, BS Dũng cho biết.
Báo động thực trạng mua thuốc không đơn
Mới đây, Tổ chức Y tế thế giới đã cảnh báo tình trạng vi khuẩn kháng lại thuốc đang gia tăng và hệ quả nghiêm trọng hơn cả HIV/AIDS khi cơ thể người có vi khuẩn kháng thuốc không còn đáp ứng với các loại thuốc. Một trong các nguyên nhân chính dẫn tới kháng thuốc là việc sử dụng kháng sinh tràn lan, không hiệu quả.
Theo báo cáo từ Cục Quản lý khám chữa bệnh (Bộ Y tế), dù có quy định nhưng phần lớn thuốc kháng sinh vẫn được bán mà không cần kê đơn với tỷ lệ 88% ở thành thị và 91% ở nông thôn. Người dân cứ thấy triệu chứng bệnh là chạy ra hiệu thuốc mua kháng sinh, không nhiễm khuẩn cũng dùng; dùng kháng sinh không phù hợp, không đúng lượng, hàm lượng, thời gian; lạm dụng kháng sinh trong chăn nuôi...
“Việc mua bán kháng sinh tại các hiệu thuốc ở nước ta hiện nay dễ như mua rau. Người Việt cũng có thói quen sử dụng kháng sinh như ăn cơm, hễ ốm là tự ra hiệu thuốc mua kháng sinh về uống, rất nguy hiểm”, BS Dũng cho hay.
Theo BS Đỗ Thị Phương Mai, người bệnh tuyệt đối không được tự ý mua thuốc điều trị. “Bởi ngay với bệnh tiêu chảy, để ra một đơn thuốc cho bệnh nhân, các bác sỹ cũng phải làm đủ xét nghiệm phân có vi khuẩn không, trong khi bệnh nhân lại tự ý mua thuốc.
Và hậu quả thì đã hiện hữu, bệnh nhân hoàn toàn có thể bị sốc nhiễm khuẩn huyết, nguy cơ tử vong rất cao nếu không được điều trị kịp thời”.
Thói quen nguy hại chết người khi dùng thuốc kháng sinh (Sức khỏe) - (Phunutoday) - Mỗi năm thế giới có khoảng 1,5 triệu người bị bệnh hoặc tổn thương sức khỏe nghiêm trọng, khoảng 100.000 người tử vong do sử dụng sai dược phấm. |